Як міняється екстрена медична допомога на Полтавщині
Чи «відмінять парамедиків» і чи зверне Україна зі шляху, проторованого європейськими країнами?
Концепцію розвитку екстреної медичної допомоги (ЕМД) Верховна Рада попереднього скликання ухвалила у травні. Хоча перші кроки реформи зробили раніше. Концепція — дорожня карта змін у системі ЕМД в Україні у найближчі п’ять років. З парамедиками, категоризацією викликів, оновленням обладнання диспетчерських служб та покращенням співпраці з первинною ланкою — сімейними лікарями.
Автори Концепції виокремили кілька проблем, що потребують нагального вирішення:
1. Ненадання адекватної першої допомоги потерпілому свідками та оточуючими у перші «5 золотих хвилин», що значно збільшує шанси на виживання та одужання. В Україні лише 5% людей, навчених її надавати. Також відсутній реєстр таких осіб, засоби сповіщення їх про потребу в допомозі, контроль за рівнем знань та ін.
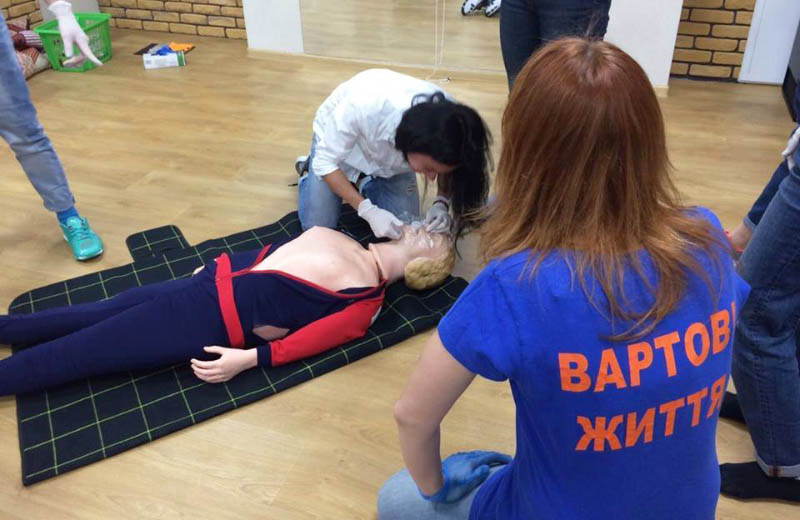 Курси з навчання невідкладній допомозі стають в Україні популярними
Курси з навчання невідкладній допомозі стають в Україні популярними
2. Недостатня швидкість прибуття бригад ЕМД на місце події.
3. Недосконала система диспетчеризації.
4. Незадовільна якість надання медичної допомоги на догоспітальному етапі. Йдеться про недостатню координацію дій у колективі, у надзвичайних ситуаціях та відсутність необхідного обладнання.
Ці та інші проблеми покликані вирішити зміни в системі ЕМД. Першими їх запровадили у Києві, а також в Одеській, Донецькій, Вінницькій, Тернопільській і Полтавській областях.
Полтавський «пілот»
На Полтавщині деякі позитивні зрушення почалися ще до того, як це стало мейнстримом. Зокрема, наразі всі виклики приймає центральна диспетчерська служба у Полтаві. Її ж фахівці визначають, яка машина вирушить на той чи інший виклик і чи потрібна там бригада взагалі. Термінову і кваліфіковану лікарську консультацію, якщо випадок не екстрений (як діяти, на що звертати увагу) фахівці Центру ЕМД надають по телефону. Також на Полтавщині діє принцип екстериторіальності, на впровадженні якого по всій Україні наполягають у МОЗ. Це коли на виклик у межах області виїздить та бригада ЕМД, яка найближче знаходиться, навіть якщо вона — з іншого району.
— При надзвичайних ситуаціях (ДТП чи інші випадки з великою кількістю постраждалих) на місце події направляються бригади з кількох найближчих районів. Пацієнтів із інфарктом чи гострим коронарним синдромом, яким потрібно невідкладно встановлювати стент, одразу веземо в обласну лікарню, не витрачаючи час на ЦРЛ. Так само й при інсульті, коли потрібна тромболітична терапія, — пояснює Лариса Мирошниченко, заступник головного лікаря Полтавського обласного центру екстреної медичної допомоги та медицини катастроф.
 Лариса Мирошниченко
Лариса Мирошниченко
На експеримент виділили майже мільярд гривень з держбюджету. За рік він пошириться на інші області, з урахуванням напрацювань пілотних регіонів.
2019-ий — рік вирішення основних проблем у системі ЕМД. Для цього виокремили такі напрямки:
- придбання санітарного транспорту для бригад ЕМД;
- обладнання оперативно-диспетчерських служб автоматизованими пристроями та впровадження нових стандартів роботи;
- професійна перепідготовка медиків ЕМД за світовими стандартами та підвищення рівня оплати праці.
Важливо: гроші у пілотні регіони надходять лише за умови, що обласні ради також беруть участь у проекті — надають фінансування у розмірі 25% від державних коштів.
На придбання нових санітарних автівок для Полтавщини передбачено 159 млн 653,6 тис. грн з державного бюджету + 39 млн 913,4 тис грн — з обласного. На ці гроші закуплять автомобілі класів В і С із відповідним устаткуванням. Наша область має отримати 93 нових авто. Таким чином, вочевидь, вдасться замінити всі застарілі санітарні автомобілі. Два нових уже надійшли і працюють у тестовому режимі. Обладнання у них відповідає європейським стандартам.
— Сподіваємося, що серед придбаних авто будуть і повнопривідні. Адже дороги у нас, особливо сільські, здебільшого погані, а взимку — непроїзні. Тому деякі спеціалізовані, зручні машини іноземного виробництва просто не розраховані на такий стан доріг, — каже Лариса Мирошниченко.
 Нові санітарні машини
Нові санітарні машини
На оновлення обладнання оперативно-диспетчерської служби передбачено 5 млн 058,8 тис. грн з державного бюджету + 1 млн 264,7 тис. грн з обласного бюджету.
На Полтавщині над розвитком такої служби працюють давно та мають певні успіхи. Але є потреба в постійному оновленні обладнання: починаючи від планшетів та навушників для диспетчерів, закінчуючи новим програмним забезпеченням. Останнє — найбільш вартісне. Однак, необхідне тим більше, що у перспективі всі диспетчерські служби об’єднають в єдину систему «Централь-103». І на екрані моніторів у Києві можна буде в режимі реального часу спостерігати за ситуацією в усіх регіонах: де яка машина знаходиться, яка бригада на якому виклику працює, скільки часу займає та чи інша ситуація тощо, пояснює Мирошниченко.
 Такими планшетами користуються бригади ЕМД у нашій області
Такими планшетами користуються бригади ЕМД у нашій області
Змінюється і сама філософія роботи оперативно-диспетчерської служби. Вплив людського фактору мінімізується. Так, розроблено нові протоколи диспетчеризації, працювати за якими диспетчерів навчатимуть додатково. Вони окреслюють, які запитання має ставити диспетчер, у якій послідовності і т. ін. Це дозволить отримати максимально корисну інформацію у короткий термін і мінімізувати звинувачення у тому, що диспетчер щось не так сказав чи не те спитав, пояснюють автори реформи.
Крім того, диспетчери працюватимуть у спеціальній програмі, куди заноситимуть всі отримані під час виклику дані. А та автоматично визначатиме невідкладність, першочерговість того чи іншого виклику. Так само автоматично програма обиратиме найближчу до місця виклику бригаду і направлятиме її до пацієнта. Тобто, виклики до людини з підозрою інсульт чи на зупинку дихання будуть у пріоритеті перед викликами на кшталт «піднялася температура» чи «живіт болить». Автори Концепції сподіваються скоротити час обробки виклику втричі — до однієї хвилини. А значить, бригада швидше поїде на виклик і оперативніше допоможе.
 Оперативно-диспетчерська служба Центру ЕМД та медицини катастроф Полтавщини
Оперативно-диспетчерська служба Центру ЕМД та медицини катастроф Полтавщини
Звісно, і зараз бригади не мчать на всі виклики підряд. Число викликів — 700-800 на добу — майже удвічі менше від загального числа дзвінків. В інших випадках буває достатньо телефонної консультації лікаря. Але є думка, що і цю кількість викликів можна зменшити. Бо серед них теж не всі екстрені. Хоча деякі фахівці впевнені — це вдасться не відразу.
— Наша функція — медична допомога населенню. Можемо ми відмовити людям у праві її отримувати? Не можемо. Навіть, якщо розуміємо, що до 80% викликів у нас зараз — не екстрені. Але якщо в людини температура вночі — хто їй допоможе? Якщо підвищення тиску чи сильний біль у животі? Дехто прямо говорить, що викликає ЕМД задля безкоштовного уколу чи пігулки, бо на те, щоб планово пролікуватися у стаціонарі, у людини немає грошей... Така реальність, у якій працюємо. Тому ми продовжимо поки що обслуговувати ці виклики, лише зважаючи на пріоритетність: на екстрений виклик бригада у місті повинна прибути протягом 10 хвилин, на невідкладний може їхати до години, — пояснює Володимир Мохначов, начальник відділу медицини катастроф та екстреної медицини обласного Департаменту охорони здоров’я ОДА.
В європейських країнах законодавство щодо непрофільних викликів ЕМД більш суворе. Адже йдеться, по-перше, про те, що через них може не дочекатися екстреної допомоги пацієнт, який дійсно її потребує. А, по-друге, не варто забувати, що ЕМД працює за кошти платників податків. Виїзд добре обладнаного автомобіля з фахівцями «на борту» обходиться бюджету недешево. І ці гроші мають бути витрачені з толком. Так, у Польщі екстрена допомога приїздить лише на втрату свідомості, масивну кровотечу, гострий психічний розлад, судоми, гострий раптовий біль у грудині, черевній порожнині чи попереку, порушення серцевого ритму (у т.ч. зупинка серця чи дихання) та на ознаки гострого отруєння (блювання кров’ю та ін.). В усіх інших випадках треба звертатися до свого сімейного лікаря або ж, якщо стан здоров’я погіршився у неробочий час — до чергових лікарів у цілодобовому шпиталі. Як дістатися до них — проблема пацієнта. У деяких інших країнах, наприклад, у Швейцарії, Німеччині, виклик ЕМД взагалі платний, тому ніхто не викликає її на дрібниці. Частково ця плата може покриватися страховкою, однак частіше не повністю: це залежить від складності випадку.
Вчитися у кращих
Іще одна важлива складова реформи — підвищення кваліфікації медиків ЕМД до рівня світових стандартів. Процес розпочався півроку тому. Спочатку серед фахівців обрали тих, хто може бути інструктором для свої колег. Таких було 12 у кожній області — по шість лікарів та фельдшерів. Їх протягом чотирьох тижнів навчали на інструкторських курсах на базі Тернопільського університету ім. Горбачевського. Працювали з українськими медиками найкращі фахівці ЕМД із Литви, Польщі та інших країн.
 Очільниця МОЗ Уляна Супрун спотерігає за підвищенням кваліфікації медиків ЕМД на базі симуляційного центру в Тернопільському медуніверситеті
Очільниця МОЗ Уляна Супрун спотерігає за підвищенням кваліфікації медиків ЕМД на базі симуляційного центру в Тернопільському медуніверситеті
Марина Сребродольська — лікар невідкладних станів із 15-річним досвідом роботи на полтавській станції «екстренки». Одна з тих, хто пройшов це навчання.
— Передбачили 160 годин на вивчення рятувальної медицини і 24 години — на опанування курсу «Викладач-інструктор». Навчальний план складається з чотирьох тематичних блоків — це кваліфіковані заходи реанімації, надання допомоги при травмі на догоспітальному етапі, надання допомоги дітям на догоспітальному етапі, невідкладні стани, які часто трапляються на викликах швидкої допомоги, медицина катастроф... Останній тиждень був присвячений, власне, інструкторству, щоб далі ми могли передати колегам те, чому навчали нас. Працювали по вісім годин на добу. Теорії було небагато. Це й зрозуміло: на курс все-таки відбирали кращих, тож роз’яснювати ази не було потреби. Здебільшого ми займалися практикою: вчилися командній роботі, координації дій, вирішували змодельовані клінічні задачі. На жаль, у нашій звичній системі медичної освіти цьому приділяється мало уваги. А життя показує, що всі ці вміння якраз дуже потрібні для роботи. Не можна сказати, що нам давали інформацію, яку я ніколи не чула. Але навчання систематизувало знання, перетворило на чіткі алгоритми дій. Чесно кажучи, я б із задоволенням повчилася ще трохи довше, — розповідає вона.
 Полтавська команда у 2019 перемогла на всеукраїнських змаганнях бригад ЕМД. Марина Сребродольська — друга праворуч
Полтавська команда у 2019 перемогла на всеукраїнських змаганнях бригад ЕМД. Марина Сребродольська — друга праворуч
Тепер підготовлені інструктори навчатимуть своїх колег у регіонах. Тому в рамках пілотного проекту заплановане придбання найсучаснішого обладнання для тренінгових класів при центрах екстреної медицини та медицини катастроф. Симуляційні тренажери, манекени, які уміють імітувати стан хворого (наприклад, порушення серцевого ритму та ін.) — дуже дорогі, але дуже потрібні для повноцінного засвоєння навичок. На придбання обладнання виділять 1 млн 692,7 тис грн з державного бюджету + 423,18 тис грн з обласного.
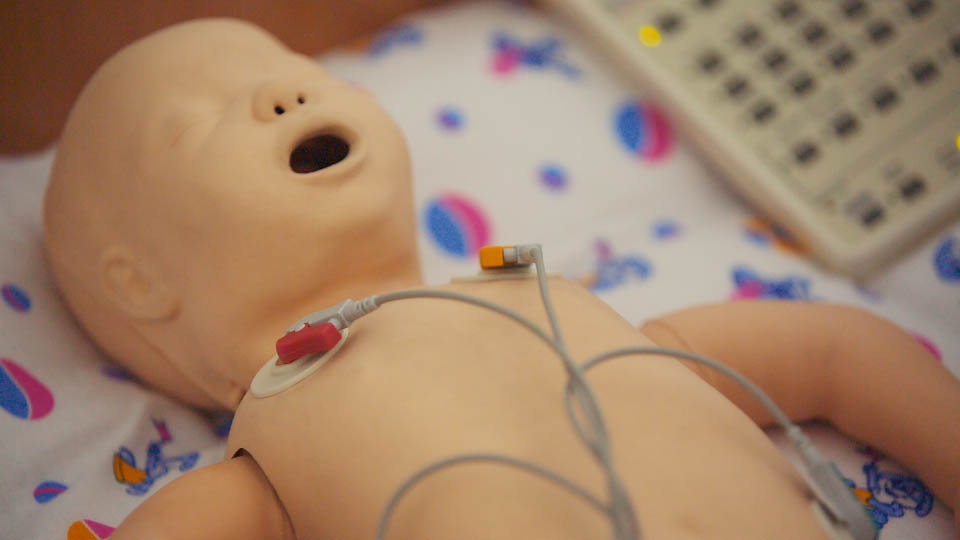 Манекени, які уміють імітувати стан хворого
Манекени, які уміють імітувати стан хворого
Кожен, хто підвищить свій рівень і отримає кваліфікацію «парамедик», матиме підвищену зарплату. У той же час, примушувати нікого не будуть. Тим більше, що вимоги до парамедиків, зокрема, до їхнього рівня фізичної підготовки, досить високі.
— Не розумію, чому парамедик вважається у нашому суспільстві якимось недомедиком і викликає жах у людей. Це — всього лише той, хто надає допомогу на догоспітальному етапі. Упевнена, що навчання такого рівня і такої якості, яке ми отримали, потрібне всім працівникам «екстренки». І ні про яких «далеких від медицини людей» у складі бригад ЕМД тут не йдеться, — каже Сребродольська.
Зараз на парамедиків вчать у медколеджах, у тому числі, полтавському. Там повноцінна трирічна навчальна програма сильніша, ніж у майбутніх фельдшерів. «В його обов’язках — повний комплекс реанімаційних заходів на догоспітальному етапі. Це та допомога, без якої людина може втратити життя за кілька хвилин. Зокрема, серед обов’язків парамедика — зняття та інтерпретація кардіограми та (чого по факту не роблять більшість фельдшерів), виконання інтубації трахеї, проведення апаратної дефібриляції та декомпресії плевральної порожнини.(...) Це лише декілька з обов’язків, які виконують парамедики у країнах з розвиненими системами охорони здоров’я, наприклад США чи Ізраїль», — пояснювала колись на своїй сторінці очільниця МОЗ Уляна Супрун. Тож цей образ давно пора перестати міфологізувати.
Тим більше, що про повну відсутність лікарів у складі бригад ЕМД у Концепції не йдеться. Посада парамедика у бригаді, дійсно, стане обов’язковою. А от чи їхатиме на виклик лікар, залежить від складності ситуації.
Досвід країн ЄС
Автори реформи пропонують поєднати в Україні англо-американську та франко-німецьку системи екстреної допомоги.
Перша модель ґрунтується на принципі «хапай і їдь». Головне завдання парамедиків — щонайшвидше доставити хворого у повністю оснащене, готове до проведення будь-яких операцій та маніпуляцій відділення екстреної допомоги, де ним займуться профі. Стандарт «золотої години» свідчить: найкращі шанси на виживання мають ті, хто потрапив в операційну кімнату протягом години після критичного випадку. Звідси походить поняття «платинових 10 хвилин», під час яких парамедики мають транспортувати пацієнта.
У франко-німецькій системі одночасно діє і принцип «залишайся і працюй». У складі мобільної бригади є кваліфікований лікар, завдання якого не просто стабілізувати й перевезти пацієнта, а на місці зробити максимум, по можливості навіть без госпіталізації. Якщо хворого все ж везуть у лікарню, це може бути також і одразу стаціонарне відділення звичайної лікарні, а не лікарня швидкої допомоги. Однак, наприклад, лікар у Німеччині не завжди супроводжує бригаду: в новішій і більш поширеній сьогодні схемі на місце виклику виїжджає лише бригада з менш кваліфікованими медпрацівниками, а лікар, у разі потреби, прибуває окремо на спеціальній машині. При цьому карета екстреної допомоги обладнана просунутим медичним оснащенням і, по суті, є лікарнею, яка приїздить до пацієнта додому.
Звісно, у кожній країні служба ЕМД працює по-своєму. Так, у Франції служби швидкої медичної допомоги в деяких містах мають спеціалізовані машини для кардіологічних хворих. За допомогою радіотелеметричного зв’язку ведеться передача ЕКГ з реанімобіля у відділення реанімації, і ніхто не називає це «лікуванням по телевізору», як у нас.
 Злагоджена робота парамедиків у Європі
Злагоджена робота парамедиків у Європі
У Німеччині працюють як парамедичні бригади, так і машини з лікарем на борту. Співвідношення — приблизно 4 до 1. Виїзд машини з лікарем на борту здійснюється при деяких видах травм, а також у випадках інфаркту міокарду. Рішення, чи варто їхати лікарю на виклик одразу, зазвичай приймає диспетчер. Транспортування пацієнтів у лікарні відбувається лише на машинах парамедиків, бо лікарська зазвичай під зав’язку збита складним обладнанням.
Як бачимо, Україна сьогодні не вигадує велосипед, а йде шляхом, яким уже пройшли більш розвинені європейські країни. Це і навчання парамедиків. І забезпечення сучасним транспортом та обладнанням. І нова філософія роботи диспетчерських служб. І підвищення зарплат та престижу професії. І створення, у перспективі, високофункціональних відділень невідкладної допомоги, куди можна буде доставити пацієнта, не катаючи його з лікарні у лікарню. Тому кардинальний «відкат» назад навряд чи можливий і точно не потрібен. Натомість варто рухатися обраним напрямком, беручи до уваги вітчизняну специфіку і враховуючи помилки, які були зроблені іншими. Бо в України така можливість є.
